Radioterapia
La Radioterapia, all’interno della Casa di Cura San Rossore, rappresenta un’attività prevalentemente dedicata alla cura dei tumori ed anche alla cura di patologie benigne non tumorali. La Radioterapia rappresenta uno dei trattamenti oncologici più importanti ed utilizza radiazioni ionizzanti ad alta energia tramite apposite apparecchiature (ad es. acceleratori lineari) con l’intento di distruggere il tumore assicurando al contempo la massima attenzione alla salvaguardia dei tessuti sani. L’Unità di Radioterapia è costituita da personale medico, fisico, tecnico ed infermieristico di elevato livello professionale.
MARIA GRAZIA FABRINI
Responsabile dell’Unità Operativa di Radioterapia.

Laureata in medicina e chirurgia presso l’università degli studi di Pisa nel 1979 con lode, Specialista in Radiologia, Radioterapia e Oncologia.
Responsabile dal 2002al 2013 della Sezione di Brachiterapia e Tecniche speciali in Radioterapia dell’Azienda Ospedaliera Universitaria Pisana, dal 2013 al 2015 Direttore Incaricato della Radioterapia dell’AOUP.
Dal 2015 al 2018 Responsabili dell’Unità di Brachiterapia (Radioterapia interventistica) dell’AOUP.
Dal 2019 Responsabile della Radioterapia della Casa di Cura San Rossore.
Ha partecipato a convegni e seminari in Italia e all’estero sia come relatore che come moderatore di sessione.
Autore e co-autore di numerose pubblicazioni scientifiche (vedi pub med/ google scholar)
Ha collaborato con l’Istituto Toscano Tumori e con Azienda Ospedaliero Universitaria Pisana per la messa a punto di percorsi multidisciplinari di pazienti oncologici.
Professore a Contratto presso la Scuola di Specializzazione in Radioterapia dell’Università di Pisa
Responsabile per la radioterapia (Gruppi Oncologici Multidisciplinari) per i tumori ginecologici, tumori rari (in particolare melanoma uveale), tumori apparato digestivo superiore.
Argomento di studio e ricerca integrazione della radioterapia con le terapie oncologiche sistemiche, tecniche speciali e di precisione in radioterapia ( IGRT,IMRT, radiochirurgia, radioterapia interventistica).
Contatti Segreteria
Tel: 050/586130
Fax: 050/586127
Email: radioterapia@sanrossorecura.it
Prestazioni e terapie
La Radioterapia della Casa di Cura San Rossore dispone:
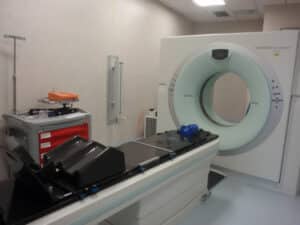
- Tomografia Computerizzata (TC Open Sensation Siemens), 64 multislice, interamente dedicata alla radioterapia
- Acceleratore lineare TrueBeam STx (vedi galleria fotografica in alto) della Varian Medical System, dotato di dispositivo integrato “cone beam CT” che permette di eseguire, prima del trattamento, una valutazione radiologica grazie alla quale è possibile monitorare la reale posizione del bersaglio tumorale e degli organi critici, correggere eventuali errori di posizionamento e valutare eventuali spostamenti anche millimetrici del bersaglio tumorale dovuti al movimento spesso non eliminabile di organi interni ( organ motion ) e quindi irradiare con maggior precisione.
Il TrueBeam STx dispone inoltre di un sistema micro-multilamellare che consente di eseguire trattamenti stereotassici in sede cranica ed extracranica di alta precisione e grazie alla capacità della macchina di erogare radiazioni X anche in modalità FFF (Flattening Filter Free) di diminuire i tempi di erogazione della dose e quindi del trattamento stesso
- Sistemi per la pianificazione dei trattamenti (TPS) usati in stretta collaborazione con i fisici medici
- Sistemi di fusione delle immagini tramite sistema MiM per TC, Risonanza e PET
- Strumentazione fisico-dosimetrica utilizzata per il controllo periodico delle apparecchiature
- Immobilizzatori personalizzati a seconda del distretto corporeo.
La Casa di Cura San Rossore dispone inoltre delle seguenti apparecchiature/tecnologie per l’acquisizione di immagini da utilizzare per l’esecuzione del piano di trattamento:
- Interne: Risonanza Magnetica 1.5 Tesla (della Radiologia Casa di Cura San Rossore)
- Esterne: PET e PET/TC in collaborazione con la Medicina Nucleare del CNR di Pisa e della Medicina Nucleare Universitaria dell’Azienda Univertsitaria-Ospedaliera S.Chiara di Pisa
Questa dotazione tecnologica ci permette quindi la pianificazione di trattamenti radioterapici sofisticati come :
- Radioterapia Volumetrica ad Arco ( VMAT)
- Radioterapia ad Intensità Modulata (IMRT )
- Radioterapia Guidata dalle Immagini (IGRT)
- Radioterapia Conformazionale 3D-CRT
- Radioterapia Stereotassica intracranica ed extracranica (SRS, SBRT)
- Adaptive Radiotherapy (ART)
- Trattamenti radioterapici con GATING RESPIRATORIO ampiamente utilizzati per neoplasie mammarie, polmone etc.
La tecnica del GATING RESPIRATORIO consiste in una trattamento in cui l’irradiazione è sincronizzata con il respiro del paziente con l’intento di evitare l’irradiazione di organi sani vicini al tumore.
Esistono due modalità per effettuare il gating respiratorio:
- Respiro Libero: il paziente respira liberamente e regolarmente e l’erogazione del fascio è effettuata nella fase respiratoria in cui il tumore presenta una ridotta mobilità. L’andamento del ciclo respiratorio viene monitorato continuamente durante il trattamento in modo da assicurarsi che l’erogazione venga effettuata nella corretta fase del ciclo.
- Deep inspiration breath hold (DIBH): in cui l’erogazione avviene durante l’apnea del paziente; per una corretta ampiezza e riproducibilità delle apnee, il paziente dispone sia in fase di centraggio che di trattamento, di un display a LED che fornisce un feedback visivo dell’espansione toracica correlata al movimento respiratorio, in modo da aiutarlo a trovare immediatamente la corretta posizione (limitando al massimo i margini di errore dovuti ai movimenti respiratori).
RADICALE-CURATIVA:
- Come terapia esclusiva:
- trattamenti con frazionamenti convenzionali
- trattamenti ipofrazionati ossia la possibilità di erogare elevate dosi a parità di efficacia terapeutica o superiore riducendo quindi la durata complessiva dei trattamenti rispetto agli schemi più tradizionali
- Come radioterapia combinata, integrata in varie modalità con la chirurgia (preoperatoria, intraoperatoria, postoperatoria) o in associazione con chemioterapia (neodiuvante, concomitante, sequenziale), o in associazione a ormonoterapia o immunoterapia
PALLIATIVA-SINTOMATICA: Per diminuire e/o eliminare sintomi dovuti alla malattia neoplastica quali ad esempio il dolore , sindromi compressive (ad esempio sindrome mediastinica, compressione midollare, etc..) o raramente emorragie altrimenti non controllabili, e/o combinata ad altre armi terapeutiche.
RADIOTERAPIA DELLE LESIONI BENIGNE: Ad esempio adenomi ipofisari, meningiomi, malformazioni artero-venose (MAV), morbo di Basedow, cheloidi, cisti aneurismatiche, patologie dei nervi cranici (ad es. trigemino), patologie vascolari.
Valutazione clinica Oncologia:
Il primo contatto tra il paziente e il Centro avviene con la prima visita presso la Radioterapia (“Consulto Radioterapico Oncologico”). Durante il consulto, il Radioterapista Oncologo raccoglie tutte le informazioni, attraverso la documentazione medica, sullo stato di salute attuale e remota del paziente per stabilire la natura e l’estensione della malattia procedendo così ai consulti multidisciplinari.
Una volta individuata la problematica clinica, il Radioterapista Oncologo analizza la possibilità di effettuare un trattamento radiante, scegliendo la modalità di erogazione più idonea per il singolo paziente, in accordo con i colleghi della Fisica Medica.
TC di centraggio:
Accettato il paziente per la radioterapia, il Radioterapista Oncologo ed il Tecnico Sanitario di Radiologia Medica (TSRM) eseguono una TC di centraggio definendo la posizione del paziente sul lettino e stabilendo la tipologia di sistema di immobilizzazione più adatto al tipo di terapia che dovrà essere erogato.
Contornazione:
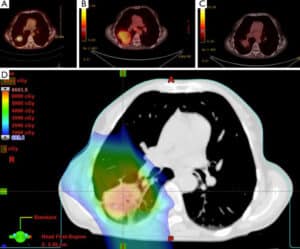
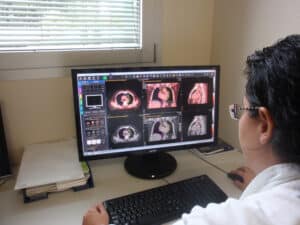
Successivamente il Radioterapista Oncologo individua le strutture sensibili da contornare sulla TC di centraggio. Per fare ciò utilizza anche le informazioni di altre indagini diagnostiche come la RM e la PET. Grazie ai moderni software presenti nel Centro il Radioterapista Oncologo ha la possibilità di “fondere” tutte le immagini diagnostiche del paziente riuscendo ad individuare con precisione millimetrica la regione da irradiare.
Elaborazione del piano di cura:
Il Fisico Medico prepara il Piano di Cura ottimizzando la dose nel volume bersaglio cercando di risparmiare al massimo gli organi sani che circondano la malattia. Ciascun paziente avrà quindi un Piano di Cura strettamente personalizzato, e idoneo ad ottenere la più accurata distribuzione della dose; di conseguenza esso sarà diverso da quello di ogni altro paziente. Terminata la pianificazione il Fisico Medico presenta al Radioterapista Oncologo il piano che sarà analizzato, discusso, eventualmente modificato e accettato.
Prima di essere erogato sul paziente il Piano viene verificato sul fantoccio ArcCheck (per la verifica di trattamenti rotazionali) valutandone la corretta erogazione della dose (fase del percorso complessivo del Quality Control)
Verifica posizionamento e trattamento:
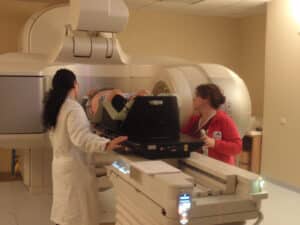
Per effettuare la seduta di trattamento, il paziente viene introdotto all’interno della sala (Bunker) dove e’ alloggiato l’acceleratore lineare e viene fatto distendere sul lettino di trattamento. Prima di erogare la radiazione viene effettuata una TC nella regione da irradiare e viene confrontata con la TC di centraggio. Con questa procedure è possibile posizionare il paziente con precisione millimetrica.
Il paziente all’interno della sala di terapia viene costantemente monitorato dal TSRM tramite un sistema video a circuito chiuso. Inoltre un sistema di intercomunicazione mediante interfono permette al paziente di comunicare con il tecnico. Nel corso di tutto il trattamento radioterapico, il Paziente verrà sottoposto a visite di controllo durante le quali gli sarà prescritta eventuale terapia di supporto. Dopo la conclusione del trattamento vengono effettuate periodiche visite di controllo.
Il trattamento radioterapico viene eseguito sia ambulatorialmente che in regime di ricovero o di Day-hospital per casi clinici particolari o per l’ esecuzione di terapie combinate ( ad es. chemioterapia, nutrizione, terapia medica di supporto). Il ricovero in reparto o in alloggi dedicati è possibile anche per particolari situazioni logistiche (Clicca qui per consultare le nostre soluzioni per il tuo soggiorno)
La Radioterapia collabora sia all’interno della Casa di cura nell’ambito di Gruppi Multidisciplinari dedicati sia con i vari specialisti degli altri Centri Nazionali per la discussione dei casi clinici più complessi per assicurare a ogni paziente la corretta integrazione e personalizzazione dei trattamenti pianificati sulla base di protocolli internazionali e linee guida interne adattate alla situazione clinica di ogni singolo paziente.
Il Medico verifica e valuta tutti i parametri del vostro piano di cura, verifica ogni immagine radiologica eseguita prima e durante il trattamento anche mediante verifiche con Cone Beam al momento del trattamento per la correttezza della terapia; esegue visite intercura
Il fisico medico:
Si assicura con verifiche periodiche che le caratteristiche delle apparecchiature rientrino entro i livelli di tolleranza scelti per garantire l’ottimale effettuazione dei trattamenti. Garantisce il percorso di trattamento: dalla preparazione del piano di cura, alla sua approvazione in seguito alla discussione con il medico, dal trasferimento del piano alla macchina di trattamento tramite il sistema di Record and Verify (ARIA) che permette l’identificazione del paziente, l’associazione corretta del suo piano di trattamento e la registrazione della dose erogata ad ogni frazione, alla verifica prima dell’inizio del trattamento della corretta erogazione del piano da parte dell’apparecchiatura ed inoltre supervisiona con le altre figure lavorative (medici e tecnici) durante trattamenti con gating respiratorio.
Il tecnico sanitario TSRM:
Opera secondo le indicazioni dell’oncologo radioterapista nelle varie fasi dell’iter radioterapico: effettua il set up del paziente, se necessario adoperando sistemi di posizionamento e immobilizzazione; durante la fase di simulazione del trattamento acquisisce le immagini necessarie per la produzione del piano di cura e appronta gli accessori necessari alla realizzazione dello stesso (schermature, etc.); esegue il trattamento radiante secondo le indicazioni del piano preparato ed approvato dal fisico e dal medico ed è responsabile della corretta applicazione del piano stesso; acquisisce le immagini prodotte con tecnologia IGRT e coadiuva l’oncologo radioterapista nel controllo “on line” per la correzione del set up. Prima dell’inizio del trattamento effettua il controllo insieme al fisico della corretta erogazione del piano da parte della macchina.