Genetica medica
Genetica medica
Con la crescente disponibilità e complessità dei test genetici, è diventato imperativo che i medici specialisti abbiano piena consapevolezza di limiti e rischi compresi nell’offerta di uno specifico test genetico, nonché dell’importanza di un’appropriata consulenza genetica pre-test e post-test.
La consulenza genetica è la fase in cui viene valutato se una condizione patologica, attuale o potenziale, sia attribuibile a meccanismi genetici o meno, e se questi ultimi, possibilmente, possano essere definiti attraverso test specifici.
Lo studio delle malattie genetiche non copre soltanto le malattie rare, ma si interessa anche di tumori (genetica oncologica, soprattutto per mammella/ovaio, tumori del colon, melanomi, etc.), patologia cardiovascolare (es. trombofilia, ma anche ipercolesterolemie familiari, cardiomiopatie, etc.), patologia ORL (ipoacusie, etc.) e oculistiche (es. retiniti).
Il consulente genetista lavora a stretto contatto con gli altri specialisti per garantire che i test genetici siano incorporati nella complessiva gestione dei pazienti, si assicura che i test offerti risultino realmente indicati e adeguati a elevati standard di qualità.
I percorsi diagnostici devono avere procedure che garantiscano refertazione e comunicazione tempestive dei risultati. Come per qualsiasi test medico, le aspettative relative all’esecuzione di un test genetico dovrebbero essere discusse con il paziente prima che il test stesso venga effettuato (consulenza pre-test), lasciando ai pazienti il tempo di ragionare sulle informazioni ricevute, accettando o meno l’accesso a questi sulla base di un consenso realmente informato. Le consulenze, sia pre-test che post-test, devono comunicare informazioni in modo chiaro, obiettivo e non direttivo. Oltre a tracciare per ciascun paziente il proprio rischio genetico personale, si devono considerare e discutere anche i possibili rischi per altri membri della famiglia e per gli eventuali figli ancora a venire (rischi riproduttivi).
Una definizione diagnostica non riguarda soltanto il singolo che accede al test. Ogni volta si deve stabilire se i risultati di test coinvolgono, e in che misura, i consanguinei, perché riguardano il patrimonio genetico di un’intera famiglia e possono condizionare e riflettersi nel futuro delle generazioni. Le implicazioni affettive, etiche, legali e sociali di questi percorsi sono la ragione della particolare delicatezza del rapporto medico-paziente in questo ambito.
Gli obiettivi della consulenza genetica sono quindi cambiati negli ultimi decenni: all’obiettivo originario di prevenire difetti congeniti e condizioni genetiche e all’importante evoluzione degli strumenti tecnologici, si affianca la particolare attenzione a perseguire il miglior adattamento psicologico da parte dei consultandi alle informazioni che possono essere date su una condizione o su un rischio genetico che coinvolge loro e le loro famiglie. Per entrambi gli obiettivi, si sottolinea sempre che le persone in consulenza, una volta bene informate, dovrebbero prendere le proprie decisioni in autonomia, in termini riproduttivi e/o relativamente a proprie scelte di vita o di percorsi diagnostici e di cura.
Specialisti di riferimento
Urologia
Urologia
L’urologia è definita “Ramo della medicina che si occupa dello studio e del trattamento delle malattie dell’apparato urinario“.
I trattamenti che possono essere effettuati presso la Casa di Cura Privata San Rossore sono i seguenti:
- Prestazioni ambulatoriali
visita urologica - esame urodinamico (clicca per maggior info)
- ecografia apparato urinario
- ecografia transretale
- ecoccolordoppler scrotale
- ecoccolordoppler penieno basale e penieno dinamico
- studio con rigiscan
- ricovero in day hospital per effettuare un check up urologico
Specialisti di riferimento
Radioterapia
Radioterapia
La Radioterapia, all’interno della Casa di Cura San Rossore, rappresenta un’attività prevalentemente dedicata alla cura dei tumori ed anche alla cura di patologie benigne non tumorali. La Radioterapia rappresenta uno dei trattamenti oncologici più importanti ed utilizza radiazioni ionizzanti ad alta energia tramite apposite apparecchiature (ad es. acceleratori lineari) con l’intento di distruggere il tumore assicurando al contempo la massima attenzione alla salvaguardia dei tessuti sani. L’Unità di Radioterapia è costituita da personale medico, fisico, tecnico ed infermieristico di elevato livello professionale.
MARIA GRAZIA FABRINI
Responsabile dell’Unità Operativa di Radioterapia.

Laureata in medicina e chirurgia presso l’università degli studi di Pisa nel 1979 con lode, Specialista in Radiologia, Radioterapia e Oncologia.
Responsabile dal 2002al 2013 della Sezione di Brachiterapia e Tecniche speciali in Radioterapia dell’Azienda Ospedaliera Universitaria Pisana, dal 2013 al 2015 Direttore Incaricato della Radioterapia dell’AOUP.
Dal 2015 al 2018 Responsabili dell’Unità di Brachiterapia (Radioterapia interventistica) dell’AOUP.
Dal 2019 Responsabile della Radioterapia della Casa di Cura San Rossore.
Ha partecipato a convegni e seminari in Italia e all’estero sia come relatore che come moderatore di sessione.
Autore e co-autore di numerose pubblicazioni scientifiche (vedi pub med/ google scholar)
Ha collaborato con l’Istituto Toscano Tumori e con Azienda Ospedaliero Universitaria Pisana per la messa a punto di percorsi multidisciplinari di pazienti oncologici.
Professore a Contratto presso la Scuola di Specializzazione in Radioterapia dell’Università di Pisa
Responsabile per la radioterapia (Gruppi Oncologici Multidisciplinari) per i tumori ginecologici, tumori rari (in particolare melanoma uveale), tumori apparato digestivo superiore.
Argomento di studio e ricerca integrazione della radioterapia con le terapie oncologiche sistemiche, tecniche speciali e di precisione in radioterapia ( IGRT,IMRT, radiochirurgia, radioterapia interventistica).
Contatti Segreteria
Tel: 050/586130
Fax: 050/586127
Email: radioterapia@sanrossorecura.it
Prestazioni e terapie
La Radioterapia della Casa di Cura San Rossore dispone:
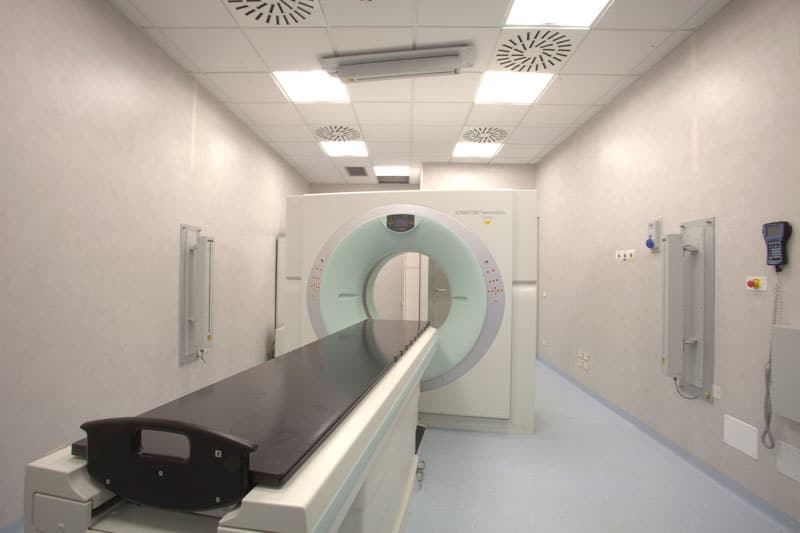
- Tomografia Computerizzata (TC Open Sensation Siemens), 64 multislice, interamente dedicata alla radioterapia
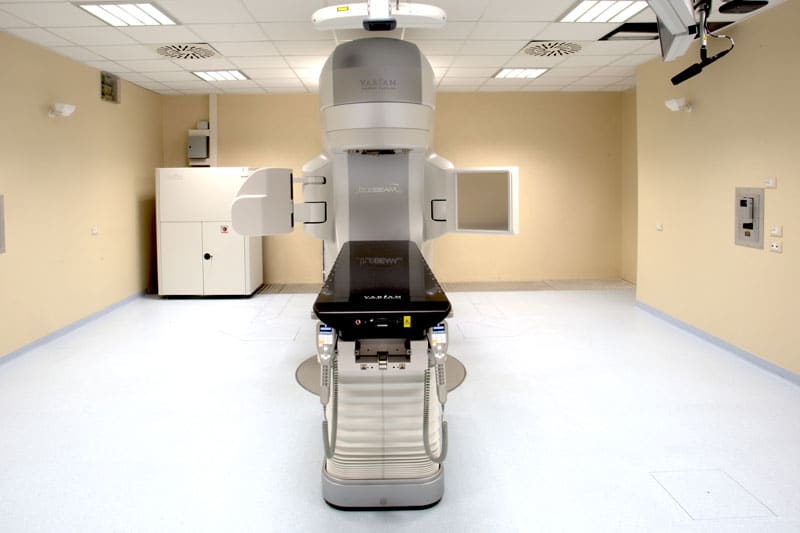
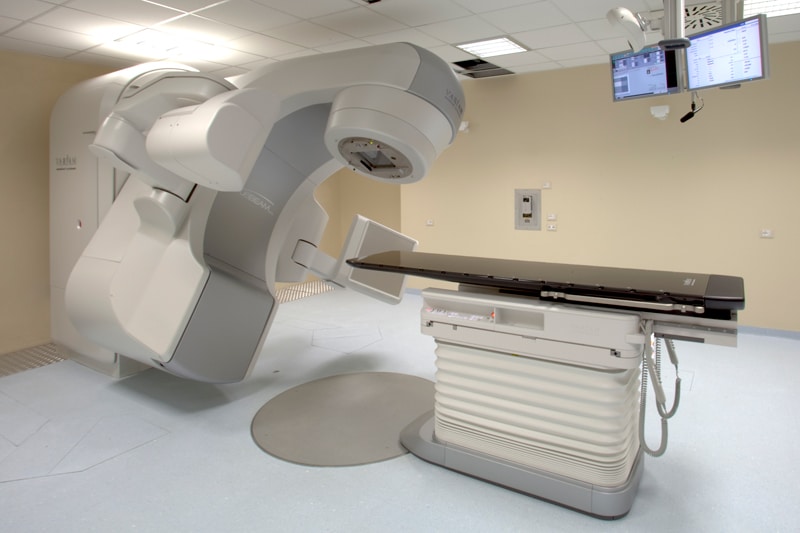
- Acceleratore lineare TrueBeam STx (vedi galleria fotografica in alto) della Varian Medical System, dotato di dispositivo integrato “cone beam CT” che permette di eseguire, prima del trattamento, una valutazione radiologica grazie alla quale è possibile monitorare la reale posizione del bersaglio tumorale e degli organi critici, correggere eventuali errori di posizionamento e valutare eventuali spostamenti anche millimetrici del bersaglio tumorale dovuti al movimento spesso non eliminabile di organi interni ( organ motion ) e quindi irradiare con maggior precisione.
Il TrueBeam STx dispone inoltre di un sistema micro-multilamellare che consente di eseguire trattamenti stereotassici in sede cranica ed extracranica di alta precisione e grazie alla capacità della macchina di erogare radiazioni X anche in modalità FFF (Flattening Filter Free) di diminuire i tempi di erogazione della dose e quindi del trattamento stesso
- Sistemi per la pianificazione dei trattamenti (TPS) usati in stretta collaborazione con i fisici medici
- Sistemi di fusione delle immagini tramite sistema MiM per TC, Risonanza e PET
- Strumentazione fisico-dosimetrica utilizzata per il controllo periodico delle apparecchiature
- Immobilizzatori personalizzati a seconda del distretto corporeo.
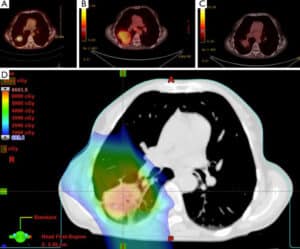
La Casa di Cura San Rossore dispone inoltre delle seguenti apparecchiature/tecnologie per l’acquisizione di immagini da utilizzare per l’esecuzione del piano di trattamento:
- Interne: Risonanza Magnetica 1.5 Tesla (della Radiologia Casa di Cura San Rossore)
- Esterne: PET e PET/TC in collaborazione con la Medicina Nucleare del CNR di Pisa e della Medicina Nucleare Universitaria dell’Azienda Univertsitaria-Ospedaliera S.Chiara di Pisa
Questa dotazione tecnologica ci permette quindi la pianificazione di trattamenti radioterapici sofisticati come :
- Radioterapia Volumetrica ad Arco ( VMAT)
- Radioterapia ad Intensità Modulata (IMRT )
- Radioterapia Guidata dalle Immagini (IGRT)
- Radioterapia Conformazionale 3D-CRT
- Radioterapia Stereotassica intracranica ed extracranica (SRS, SBRT)
- Adaptive Radiotherapy (ART)
- Trattamenti radioterapici con GATING RESPIRATORIO ampiamente utilizzati per neoplasie mammarie, polmone etc.
La tecnica del GATING RESPIRATORIO consiste in una trattamento in cui l’irradiazione è sincronizzata con il respiro del paziente con l’intento di evitare l’irradiazione di organi sani vicini al tumore.
Esistono due modalità per effettuare il gating respiratorio:
- Respiro Libero: il paziente respira liberamente e regolarmente e l’erogazione del fascio è effettuata nella fase respiratoria in cui il tumore presenta una ridotta mobilità. L’andamento del ciclo respiratorio viene monitorato continuamente durante il trattamento in modo da assicurarsi che l’erogazione venga effettuata nella corretta fase del ciclo.
- Deep inspiration breath hold (DIBH): in cui l’erogazione avviene durante l’apnea del paziente; per una corretta ampiezza e riproducibilità delle apnee, il paziente dispone sia in fase di centraggio che di trattamento, di un display a LED che fornisce un feedback visivo dell’espansione toracica correlata al movimento respiratorio, in modo da aiutarlo a trovare immediatamente la corretta posizione (limitando al massimo i margini di errore dovuti ai movimenti respiratori).
RADICALE-CURATIVA:
- Come terapia esclusiva:
- trattamenti con frazionamenti convenzionali
- trattamenti ipofrazionati ossia la possibilità di erogare elevate dosi a parità di efficacia terapeutica o superiore riducendo quindi la durata complessiva dei trattamenti rispetto agli schemi più tradizionali
- Come radioterapia combinata, integrata in varie modalità con la chirurgia (preoperatoria, intraoperatoria, postoperatoria) o in associazione con chemioterapia (neodiuvante, concomitante, sequenziale), o in associazione a ormonoterapia o immunoterapia
PALLIATIVA-SINTOMATICA: Per diminuire e/o eliminare sintomi dovuti alla malattia neoplastica quali ad esempio il dolore , sindromi compressive (ad esempio sindrome mediastinica, compressione midollare, etc..) o raramente emorragie altrimenti non controllabili, e/o combinata ad altre armi terapeutiche.
RADIOTERAPIA DELLE LESIONI BENIGNE: Ad esempio adenomi ipofisari, meningiomi, malformazioni artero-venose (MAV), morbo di Basedow, cheloidi, cisti aneurismatiche, patologie dei nervi cranici (ad es. trigemino), patologie vascolari.
Valutazione clinica Oncologia:
Il primo contatto tra il paziente e il Centro avviene con la prima visita presso la Radioterapia (“Consulto Radioterapico Oncologico”). Durante il consulto, il Radioterapista Oncologo raccoglie tutte le informazioni, attraverso la documentazione medica, sullo stato di salute attuale e remota del paziente per stabilire la natura e l’estensione della malattia procedendo così ai consulti multidisciplinari.
Una volta individuata la problematica clinica, il Radioterapista Oncologo analizza la possibilità di effettuare un trattamento radiante, scegliendo la modalità di erogazione più idonea per il singolo paziente, in accordo con i colleghi della Fisica Medica.
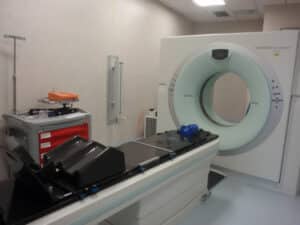
TC di centraggio:
Accettato il paziente per la radioterapia, il Radioterapista Oncologo ed il Tecnico Sanitario di Radiologia Medica (TSRM) eseguono una TC di centraggio definendo la posizione del paziente sul lettino e stabilendo la tipologia di sistema di immobilizzazione più adatto al tipo di terapia che dovrà essere erogato.
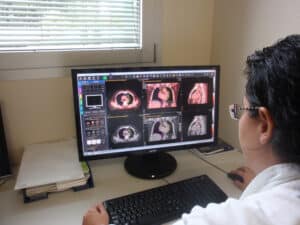
Contornazione:
Successivamente il Radioterapista Oncologo individua le strutture sensibili da contornare sulla TC di centraggio. Per fare ciò utilizza anche le informazioni di altre indagini diagnostiche come la RM e la PET. Grazie ai moderni software presenti nel Centro il Radioterapista Oncologo ha la possibilità di “fondere” tutte le immagini diagnostiche del paziente riuscendo ad individuare con precisione millimetrica la regione da irradiare.
Elaborazione del piano di cura:
Il Fisico Medico prepara il Piano di Cura ottimizzando la dose nel volume bersaglio cercando di risparmiare al massimo gli organi sani che circondano la malattia. Ciascun paziente avrà quindi un Piano di Cura strettamente personalizzato, e idoneo ad ottenere la più accurata distribuzione della dose; di conseguenza esso sarà diverso da quello di ogni altro paziente. Terminata la pianificazione il Fisico Medico presenta al Radioterapista Oncologo il piano che sarà analizzato, discusso, eventualmente modificato e accettato.
Prima di essere erogato sul paziente il Piano viene verificato sul fantoccio ArcCheck (per la verifica di trattamenti rotazionali) valutandone la corretta erogazione della dose (fase del percorso complessivo del Quality Control)

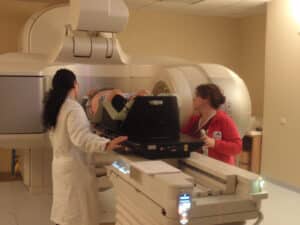
Verifica posizionamento e trattamento:
Per effettuare la seduta di trattamento, il paziente viene introdotto all’interno della sala (Bunker) dove e’ alloggiato l’acceleratore lineare e viene fatto distendere sul lettino di trattamento. Prima di erogare la radiazione viene effettuata una TC nella regione da irradiare e viene confrontata con la TC di centraggio. Con questa procedure è possibile posizionare il paziente con precisione millimetrica.
Il paziente all’interno della sala di terapia viene costantemente monitorato dal TSRM tramite un sistema video a circuito chiuso. Inoltre un sistema di intercomunicazione mediante interfono permette al paziente di comunicare con il tecnico. Nel corso di tutto il trattamento radioterapico, il Paziente verrà sottoposto a visite di controllo durante le quali gli sarà prescritta eventuale terapia di supporto. Dopo la conclusione del trattamento vengono effettuate periodiche visite di controllo.
Il trattamento radioterapico viene eseguito sia ambulatorialmente che in regime di ricovero o di Day-hospital per casi clinici particolari o per l’ esecuzione di terapie combinate ( ad es. chemioterapia, nutrizione, terapia medica di supporto). Il ricovero in reparto o in alloggi dedicati è possibile anche per particolari situazioni logistiche (Clicca qui per consultare le nostre soluzioni per il tuo soggiorno)
La Radioterapia collabora sia all’interno della Casa di cura nell’ambito di Gruppi Multidisciplinari dedicati sia con i vari specialisti degli altri Centri Nazionali per la discussione dei casi clinici più complessi per assicurare a ogni paziente la corretta integrazione e personalizzazione dei trattamenti pianificati sulla base di protocolli internazionali e linee guida interne adattate alla situazione clinica di ogni singolo paziente.
Il Medico verifica e valuta tutti i parametri del vostro piano di cura, verifica ogni immagine radiologica eseguita prima e durante il trattamento anche mediante verifiche con Cone Beam al momento del trattamento per la correttezza della terapia; esegue visite intercura
Il fisico medico:
Si assicura con verifiche periodiche che le caratteristiche delle apparecchiature rientrino entro i livelli di tolleranza scelti per garantire l’ottimale effettuazione dei trattamenti. Garantisce il percorso di trattamento: dalla preparazione del piano di cura, alla sua approvazione in seguito alla discussione con il medico, dal trasferimento del piano alla macchina di trattamento tramite il sistema di Record and Verify (ARIA) che permette l’identificazione del paziente, l’associazione corretta del suo piano di trattamento e la registrazione della dose erogata ad ogni frazione, alla verifica prima dell’inizio del trattamento della corretta erogazione del piano da parte dell’apparecchiatura ed inoltre supervisiona con le altre figure lavorative (medici e tecnici) durante trattamenti con gating respiratorio.
Il tecnico sanitario TSRM:
Opera secondo le indicazioni dell’oncologo radioterapista nelle varie fasi dell’iter radioterapico: effettua il set up del paziente, se necessario adoperando sistemi di posizionamento e immobilizzazione; durante la fase di simulazione del trattamento acquisisce le immagini necessarie per la produzione del piano di cura e appronta gli accessori necessari alla realizzazione dello stesso (schermature, etc.); esegue il trattamento radiante secondo le indicazioni del piano preparato ed approvato dal fisico e dal medico ed è responsabile della corretta applicazione del piano stesso; acquisisce le immagini prodotte con tecnologia IGRT e coadiuva l’oncologo radioterapista nel controllo “on line” per la correzione del set up. Prima dell’inizio del trattamento effettua il controllo insieme al fisico della corretta erogazione del piano da parte della macchina.
Specialisti di riferimento
Reumatologia
Reumatologia
La Reumatologia si occupa di tutte le malattie acute e croniche delle articolazioni, quali:
- artrosi
- artrite reumatoide
- artrite psoriasica
- spondiliti
- connettiviti, quali il lupus eritematoso sistemico, la sclerodermia, la sindrome di Sjogren, polimiositi e vasculiti
- fibromialgia e reumatismi muscolari
- malattie regionali delle articolazioni, quali la periartrite scapolo-omerale, la sindrome del tunnel carpale, ecc.
Approfondimenti diagnostici prevedono, a seconda delle patologie interessate, esami ematochimici, sierologici per le malattie autoimmuni, radiologici ed ecografici.
Senologia
Senologia
La Senologia è un complesso d’indagini strumentali (mammografia con tomosintesi, mammografia digitale, ecografia, RM, procedure interventistiche sotto guida ecografica, stereotassica radioguidate), che vengono utilizzate nello studio della patologia mammaria.
Tali indagini si applicano sia nel controllo della paziente asintomatica che nella verifica della paziente sintomatica. Nel primo caso come prevenzione nella convinzione che la diagnostica precoce rappresenti la prima soluzione ai problemi senologici; nel secondo caso nella convinzione che la diagnosi e la stadiazione pre operatoria rappresentino la prima soluzione al problema intercorso.
In Toscana, a Pisa, la Casa di Cura San Rossore rappresenta un centro di eccellenza per la diagnostica senologica.
Metodiche
La Casa di Cura San Rossore dispone di un ampio range di applicativi per migliorare la confidenza diagnostica e per pianificare correttamente il percorso diagnostico / terapeutico nelle pazienti chirurgiche. Gli Specialisti del reparto offrono inoltre un supporto continuo dalla prevenzione al follow-up.
Attività
Un team di professionisti con competenze plurispecialistiche, macchinari d’avanguardia e una collaborazione interdisciplinare consentono al paziente sintomatico e non di poter ricevere diagnosi e terapie personalizzate presso la Casa di Cura San Rossore.
La paziente (o il paziente dato che la patologia mammaria colpisce anche il sesso maschile) viene così accompagnata passo dopo passo nel percorso diagnostico e poi terapeutico. Un percorso umanizzato che tiene conto delle specificità di ogni singolo caso e che viene seguito in tutte le sue fasi: dalla radiologia alla citopatologia, dalla diagnostica molecolare alla radioterapia, dalla chirurgia oncologica a quella plastica, per finire con la riabilitazione e il supporto psicologico.
Il Centro di Diagnostica Senologica della Casa di Cura San Rossore effettua: Attività di Ricovero Il tipo di patologia maligna consente generalmente il ricovero breve preceduto da alcuni esami pre-operatori. La struttura dispone a tal fine di camere dotate di uno o due letti, ciascuna appositamente arredata per garantire il migliore comfort ambientale e assistenziale possibile durante la degenza. In aggiunta alle normali attrezzature, ciascuna camera è anche fornita di: servizi igienici autonomi, letto regolabile con pulsantiera tramite comando elettronico, pulsantiera con microfono, telefono, TV dotata del servizio Sky e dei canali satellitari, connessione internet, aria condizionata, cassaforte. Alcune degenze dispongono poi di un salottino e di una camera annessa per un eventuale accompagnatore. Per maggiori informazioni è possibile contattare l’Ufficio Ricoveri al numero +39 050 586336.
Attività di Day-Surgery
La patologia benigna, ove le condizioni della paziente lo consentano, è affrontata in regime di Day-Surgery. Per maggiori informazioni è possibile contattare l’Ufficio Ricoveri al numero +39 050 586336
Attività Ambulatoriale
In ambulatorio vengono svolte le visite per le pazienti con patologia mammaria accertata o presunta. Per maggiori informazioni è possibile contattare la Segreteria al numero +39 050 586217
Segreteria
Per maggiori informazioni è possibile contattare la Segreteria al numero 050586432 dalle 9:00 alle 13:00 oppure mandare un email al seguente indirizzo: senologia@sanrossorecura.it
Campi d’azione
La senologia diagnostica, in quanto approccio metodologico alla diagnosi del tumore della mammella, prevede quanto segue:
- controllo senologico routinario di pazienti asintomatiche
- controllo senologico di pazienti sintomatiche per mastodinia, rilievo di lesioni palpabili, alterazioni cutanee (arrossamento-retrazione), asimmetria.
- organizzazione del percorso senologico individualizzato per età, per patologia, per fattori di rischio (familiarità, pregressa patologia)
- controllo pazienti a rischio (BRCA)
- controllo pazienti oncologiche
- interventistica nella patologia focale
- consulenza su imaging ed esami precedentemente effettuati e non conclusivi
- guida nella gestione dell’iter diagnostico/terapeutico (follow-up, valutazione chirurgica)
Prestazioni e terapie
La mammografia con tomosintesi, detta anche mammografia tridimensionale, è una tecnica 3D innovativa, che consente di ridurre il numero di falsi negativi rispetto presenti negli esami eseguiti con tecnica 2D.
La mammografia 3D rappresenta una versione tridimensionale ad alta definizione della mammografia digitale.
La nuova mammografia, nota anche come tomosintesi digitale del seno, rappresenta una svolta nella diagnostica: il principio di base è lo stesso della tomografia: si avvale di immagini catturate da diverse angolazioni, con ricostruzioni di figure volumetriche, permettendo così al medico di individuare eventuali anomalie o patologie altrimenti non riconoscibili.
In pratica, a differenza di una normale mammografia, dove la macchina è fissa, nella tomosintesi la strumentazione si muove attorno al seno. La ricostruzione volumetrica, in linea di principio, consente di superare uno dei limiti principali dell’imaging bidimensionale e quindi dell’imaging radiologico (mammografia digitale) attualmente in uso, ovvero il mascheramento delle lesioni (masse, microcalcificazioni, distorsioni, ecc.), causato dalla sovrapposizione di strutture normali. Situazione questa che si verifica più spesso in pazienti giovani con seno radiologicamente denso. Il vantaggio che ne consegue è quello di poter trovare più agevolmente l’eventuale tessuto tumorale nascosto.
L’opportunità, infatti, di dissociare piani diversi da parte della tomosintesi fa ritenere possibile una riduzione del numero di falsi negativi e di falsi positivi, dovuti alla sovrapposizione, permettendo un sostanziale miglioramento del rilevamento e dell’analisi delle lesioni: convincimento della loro presenza e certezza della loro assenza.
La mammografia digitale è una metodica diagnostica che utilizza, per la formazione dell’immagine mammografica, un’apparecchiatura denominata mammografo digitale.
In mammografia digitale la pellicola radiografica è sostituita da un detettore: questo assorbe i raggi X trasmessi attraverso la mammella e converte la loro energia in segnali elettronici, che vengono digitalizzati e fissati nella memoria del computer. Dall’insieme di questi dati viene quindi ricavata un’immagine, la mammografia digitale, che compare su un monitor ad alta definizione. Da qui, dopo essere stata opportunamente elaborata, può essere impressa su pellicola mediante stampante laser o memorizzata in uno dei vari sistemi di archiviazione oggi a disposizione, incluso il CD-ROM.
Dura pochi minuti e non vengono somministrati farmaci, né utilizzato mezzo di contrasto. La mammografia è il mezzo più efficace e sicuro per la diagnosi precoce dei tumori al seno. Aiuta infatti ad individuare piccole modifiche del seno prima che appaiano altri segni o sintomi. Se tali cambiamenti vengono notati precocemente, si hanno ottime possibilità di un recupero completo.
Vantaggi:
- Ottimizzazione della dose di radiazioni ionizzanti
- Modificabilità dell’immagine tramite elaborazione
- Visualizzazione a monitor e su pellicola
- Archiviazione digitale: gli esami restano memorizzati all’interno dei computer della struttura per un successivo confronto
- Trasmissione a distanza
L’ecografia è una metodica che utilizza ultrasuoni cioè onde sonore di frequenza superiore ai 20.000 Hz non udibili dall’orecchio umano. Ciò rende l’esame innocuo e ripetibile. L’apparecchio ecografico utilizza sonde, dette trasduttori, che emettono fasci di ultrasuoni che attraversano i vari tessuti del corpo umano e generano fasci riflessi che tornano al trasduttore e sono detti echi di ritorno. In senologia l’ecografia si affianca e completa efficacemente l’esame mammografico e soprattutto rappresenta una integrazione all’esame clinico (visita senologica) , che non ha più ragione di esistere senza un supporto strumentale quale l’ecografia che rende immediatamente visibile ciò che si manifesta alla palpazione. L’ecografia rappresenta l’indagine di prima scelta nelle donne di età inferiore ai 40 anni, in cui la struttura ancora prevalentemente ghiandolare della mammella non rende efficace lo studio attraverso la mammografia. La periodicità dell’esame ecografico viene decisa dal medico radiologo sulla base dell’età anagrafica, dell’anamnesi familiare delle pazienti (presenza di parenti con malattia tumorale alla mammella), dell’anamnesi patologica, della terapia ormonale in corso o pregressa e della struttura della ghiandola mammaria.
Vantaggi:
- Sonde ad alta frequenza 10-13 MHz con elevata definizione dell’immagine
- Ecografo di ultima generazione
- Software dedicato allo studio senologico
- Studio ecocolordoppler
La Risonanza Magnetica Mammaria (RMM), introdotta all’inizio degli Anni Novanta, è entrata definitivamente nella consuetudine clinica per integrare le tradizionali tecniche di diagnostica senologica, rappresentate dalla mammografia e dall’ecografia. L’esame RM della mammella, oltre all’indagine morfologica delle lesioni mammarie, consente la valutazione funzionale delle stesse attraverso la valutazione della loro vascolarizzazione che appare diversa nei tessuti sani e in quelli patologici. L’esame può essere eseguito con o senza l’utilizzo di mezzo di contrasto paramagnetico, in rapporto a specifiche indicazioni cliniche.
L’utilizzo del mezzo di contrasto, che ha distribuzione intravascolare ed interstiziale, nella risonanza consente di identificare il tumore mammario, in quanto aumenta nettamente la propria intensità di segnale rispetto ai tessuti circostanti.
La RM mammaria senza mezzo di contrasto ha come indicazione principale lo studio degli impianti protesici, in particolare nella valutazione di integrità e di eventuali complicanze, sia per le protesi applicate a scopo estetico, sia per le ricostruzioni dopo interventi oncologici.
Le indicazioni della RM mammaria con mezzo di contrasto sono le seguenti:
- Screening in giovani donne con rischio genetico o elevato rischio familiare per tumore mammario
- Ricerca di tumore primitivo in caso di metastasi di origine ignota, a probabile sede mammaria, con esame clinico del seno, mammografia ed ecografia normali (CUP SYNDROM)
- Stadiazione locale di tumori maligni già diagnosticati con tecniche tradizionali.
- Controllo della risposta del tumore mammario alla chemioterapia neoadiuvante.
- Valutazione di donne operate al seno, quando mammografia ed ecografia non sono in grado di differenziare la cicatrice dalla recidiva di tumore.
- Studio di mammelle con protesi.
- Disaccordo tra le immagini della mammografia, quelle dell’ecografia e l’esame clinico.
- Mammella secernente.
Non è possibile eseguire questo esame in caso di:
- presenza di pace maker;
- presenza di protesi metalliche ferrose.
INFORMAZIONE IMPORTANTE PER GLI UTENTI
Il rilevamento di lesioni dubbie e/o sospette comporta la necessità di una caratterizzazione istologica che rappresenta una tappa fondamentale per l’iter successivo della paziente.
La biopsia stereotassica in tomosintesi IMS si effettua in posizione prona, in clinostatismo (sdraiata), e permette la localizzazione e i prelievi RX guidati di reperti non altrimenti raggiungibili.
Il reperto ottenuto dalla biopsia in tomosintesi è lo stesso individuato dalla mammografia 3D, altrimenti non sempre rilevabile con la tecnica 2D, per il fenomeno del mascheramento sopra esposto. Si tratta quindi di una procedura bioptica rapida priva del disagio proprio della biopsia seduta e perciò meglio tollerata dalla donna.
Con questo sistema la lesione è raggiungibile da varie angolazioni e viene messo a fuoco lo strato di interesse.
L’innovazione presente nella Casa di Cura San Rossore di Pisa, centro di eccellenza in Toscana, consiste proprio nella posizione prona, nella rapidità dell’esame e nella minor dose di radiazioni ionizzanti somministrata durante l’esame.
Per procedura interventistica sulla mammella si intende qualsiasi atto mini-invasivo eseguito sulla ghiandola mammaria che ha lo scopo di condizionare l’iter successivo diagnostico o terapeutico. La scelta del metodo migliore viene personalizzata dal medico radiologo sulla base delle caratteristiche del reperto patologico, delle sue dimensioni, del metodo con il quale tale reperto è meglio visualizzabile.
- Indicato per la tipizzazione istologica di microcalcificazioni, opacità, distorsioni e comunque di lesioni visibili in mammografia.
- Guida computerizzata per il prelievo
- Prelievo microistologico con aspirazione forzata (mammotome) con conseguente abbondanza del materiale
- A differenza di molti altri centri dove tale procedura viene fatta in posizione seduta, la biopsia stereotassica in Casa di Cura San Rossore è eseguita a paziente sdraiata, prona: il clinostatismo, ovvero la posizione distesa, riduce notevolmente il disagio della procedura rispetto alla posizione seduta
- Anestesia locale
- Localizzazione di lesioni non palpabili
- Indicato nella tipizzazione citoistologica delle lesioni visibili in ecografia
- Guida ecografica real time all’introduzione dell’ago per la verifica continua della correttezza del prelievo.
- Ago sottile: prelievo citologico
- Tru-Cut/Mammotome: prelievo microistologico
- Anestesia locale
- Rapidità di esecuzione
- Localizzazione prechirurgica delle lesioni non palpabili
Sessuologia
Sessuologia
Il Sessuologo Clinico è uno psicologo, specializzato in sessuologia clinica, che si occupa della salute sessuale dell’uomo e della donna: consulenza, diagnosi e terapia delle disfunzioni sessuali maschili e femminili.
L’intervento clinico del sessuologo clinico si basa innanzitutto su un’accurata anamnesi e diagnosi psicosessuologica, e prevede in seguito, una volta individuato il problema specifico del paziente o della coppia, mansioni che la coppia dovrà svolgere a casa e che consentiranno di prendere confidenza con la propria corporeità e con i propri vissuti affettivi, emotivi e psicologici legati al piacere, all’intimità, al coinvolgimento e all’eccitazione sessuale.
Servizi offerti:
- Consulenza sessuale
- Terapia sessuale individuale
- Terapia sessuale di coppia
- Cura disfunzioni sessuali maschili
- Cura disfunzioni sessuali femminili
- Sostegno alla PMA (Procrezione Medicalmente Assistita)
Specialisti di riferimento
Terapia del dolore
Terapia del dolore
La Terapia del Dolore presso la Casa di Cura San Rossore prevede la seguente attività ambulatoriale:
- trattamento lombalgie e lombosciatalgie(infiltrazione peridurale e blocco caudale,blocco faccette articolari ecoguidato)
- trattamento cervicobrachialgie
- trattamento cefalee (compresa prevenzione tramite uso di Tossina Botulinica)
- trattamento nevralgia del Trigemino e nevralgia da Herpes Zooster
- trattamento Fibromialgia e Sindromi miofasciali
- infiltrazioni articolari e periarticolari ecoguidate
- dolore neuropatico nella neuropatia diabetica
- dolore nell’ischemia arti inferiori
- blocco intercostale e paravertebrale ecoguidati nel dolore toracico
- infiltrazioni Tossina Botulinica (profilassi emicrania cronica,dolori muscolari,sindrome del piriforme,epicondilite)
- trattamenti percutanei di neuromodulazione elettrica a radiofrequenza
- impianti di neurostimolazione midollare e periferica
Specialisti di riferimento
Ipertensione arteriosa
Ipertensione arteriosa
Le malattie cardiovascolari, quali ictus cerebrale, cardiopatia ischemica, infarto acuto del miocardio, scompenso cardiaco, insufficienza vascolare periferica (aneurisma dell’aorta e arteropatia degli arti inferiori) e insufficienza renale, rappresentano ancora oggi la più importante causa di morte e di invalidità.
La prevenzione di queste malattie si basa sul riconoscimento ed il trattamento dei principali fattori di rischio, quali l’ipertensione arteriosa, il diabete, le dislipidemie. Anche il riconoscimento precoce dell’impegno vascolare iniziale asintomatico è fondamentale per la valutazione del rischio cardiaco, vascolare e renale e si basa sulla diagnosi e trattamento di alterazioni come l’aterosclerosi delle arterie carotidi e dell’aorta, l’ipertrofia del ventricolo sinistro, l’iniziale riduzione della funzione renale. Il trattamento considera molteplici fattori ed è basato sulle modificazioni dello stile di vita e su una razionale terapia farmacologica.
Il percorso di “valutazione e terapia dell’ipertensione arteriosa e del rischio cardiovascolare e renale” prevede l’esecuzione delle seguenti indagini diagnosticostrumentali:
- Esami ematochimici, comprensivi della valutazione del profilo glucidico, lipidico e della funzione renale
- Ecocolor doppler cardiaco.
- Ecocolor doppler dei tronchi sovraortici.
- Ecografia addominale con ecocolor doppler delle arterie renali e la valutazione internistica, completa di:
- storia clinica del paziente
- misurazione della pressione arteriosa in clinostatismo ed ortostatismo
- elettrocardiogramma
- esame del fondo dell’occhio
- esame obiettivo
- relazione integrata finale
Specialisti di riferimento
Dislipidemie e prevenzione cardiovascolare
Dislipidemie e prevenzione cardiovascolare
Per la diagnosi e la cura delle IPERCOLESTEROLEMIE E DISLIPIDEMIE GENETICHE E ACQUISITE
Il Centro di Lipidologia per la diagnosi e la cura delle ipercolesterolemie e dislipidemie genetiche e acquisite della Casa di Cura San Rossore inquadra e tratta tutte le forme di dislipidemie e dislipidemie rare, ovvero le alterazioni della quantità di lipidi nel sangue.
DISLIPIDEMIE
- Ipercolesterolemia Familiare Omozigote e Eterozigote
- Ipercolesterolemia Familiare Combinata
- Iperlipoproteinemia (a)
- Ipertrigliceridemia
- Ipoalfalipoproteinemia
DISLIPIDEMIE RARE
- Malattia di Tangier
- Deficienza di Lipoproteina Acida Lisosomiale
- Malattia da accumulo di Lipopoteine
- Deficienza Familiare di LCAT
- Disbetalipoproteinemia di tipo 3
Le dislipidemie hanno come conseguenza diverse complicanze cardiovascolari come ictus, infarto, angina e claudicatio.
L’inquadramento del Centro si focalizza sul paziente e, insieme alle analisi e ai controlli, include l’analisi di tutti i membri della famiglia del paziente al fine di individuare eventuali correlazioni genetiche. Il Percorso Diagnostico Terapeutico Assistenziale include lo staging delle complicanze cardiovascolari e il relativo follow up, in collaborazione e in sinergia con le competenze specifiche e multidisciplinari presenti nella Casa di Cura San Rossore.
Specialisti di riferimento
Medicina estetica
LAVORI IN CORSO
Pagina in costruzione
Per informazioni contattare il numero +39 050 586217 oppure mandare mail all’indirizzo info@sanrossorecura.it

























